当院における乳がんの診断と治療の概要
神鋼記念病院では、急激に増加している乳がんを最重点疾患とのひとつとして、2005年4月に乳腺科を新設しました。さらに、他科との連携を強化したチーム医療を推進させ、乳がんにおけるすべての治療を可能にするため、乳腺センターを2007年度に開設しました。過去16年間(2005~2020年)で、当センターでの乳がん手術は4022例の実績となり、兵庫県下で最も乳がん手術の多い病院として、また全国的にも手術件数が多い、乳がん基幹病院として認知されています。過去5年間の乳癌手術症例数のグラフを提示します(グラフ1)。2020年はコロナ禍にも関わらず333例の新規乳がん手術が施行されました(両側乳がんは1例として換算)。また、前述の乳がん手術4022名の年齢別割合(グラフ2)、2020年乳がん手術の年齢別割合(グラフ3)を記載します。

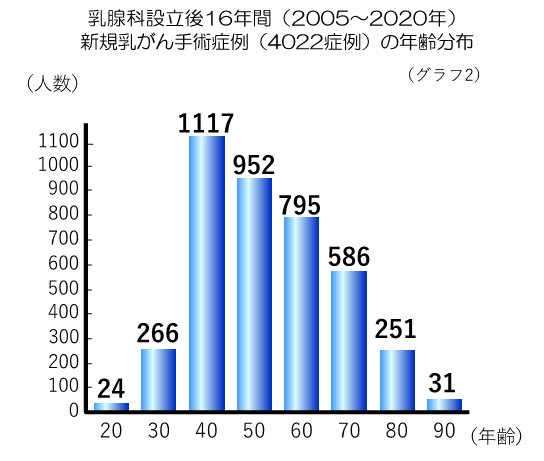
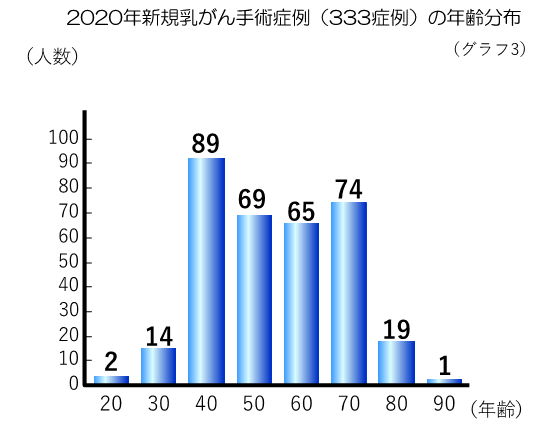
最近の雑誌の掲載では、『最新治療データで探す名医のいる病院2020(医療新聞社)』、『手術数でわかるいい病院2020(週刊朝日MOOK)』、『病院の実力2020総合編(読売新聞医療部)』(リンク先あり) にて、本科が紹介されました。新聞では、乳がんの手術、特に乳房再建に関して、読売新聞(2014年9月7日、2016年11月6日、2020年9月20日)や神戸新聞(2016年11月19日)(リンク先あり) にも掲載されました。さらに、当院乳腺センターの設立の経緯、形成外科をはじめとしたチーム医療、今までの当科主導の研究等が医療機関向けの新聞である日本医事新報(2017年9月20日版)(リンク先あり) にも掲載されました。 近年、乳がん治療は、乳腺科単独では限界があることから、他の診療科や医師以外の医療従事者との連携した『チーム医療』としての総合力が重要視されています。当院においても総合病院の利点を生かし、形成外科、腫瘍内科、放射線診断科、放射線治療科、病理診断センター等と緊密に連携し、より正確な診断、より高度な治療を目指しています。特に形成外科との連携で、乳房の一次的再建(乳がん手術と同時に再建する方法)が数多く行われております。兵庫県下、大阪府下をはじめとした近畿地方のみならず、四国方面からの乳がん専門病院、大学病院、がんセンターからも患者さんの紹介を受け、当院にて手術を行っています。また、麻酔科、循環器内科、呼吸器内科、脳神経外科、糖尿病代謝内科、膠原病リウマチセンター等との院内連携も緊密で、リスクのある患者さんを受け入れ、より安全な手術ができる体制をとっています。乳腺センターのこれらの取り組みも評価され、2021年4月より当院は県指定から国指定のがん拠点病院に昇格しました。
お願い:当科では乳がん患者さんが集中していることから、外来がかなり混雑し、長い待ち時間が発生しています。乳房のしこり、乳頭からの血性分泌等の乳がんを疑う自覚症状がある方は直接乳腺科で診察させていただいております。しかしながら、待ち時間軽減のため、症状のない方、乳房の違和感や痛み等の乳腺症を疑う患者さんは当院関連の総合健康管理センター、新神戸ドック健診クリニックでの検診にて対応させて頂いております。また、良性疾患の方の場合も待ち時間が同等に発生します。待ち時間の割に診察時間が短いとの御不満を頂くこともありますが、重篤な患者さんに時間をかける必要があるためで、ご理解よろしくお願いします。
日本における乳がんの状況
乳がんの最新動向
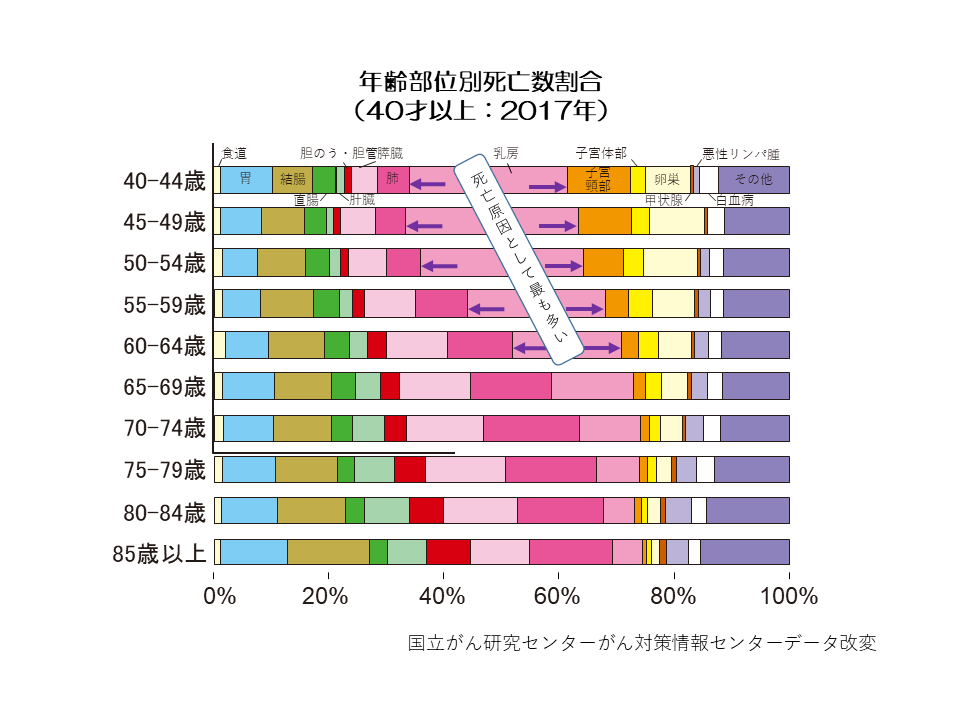
全国乳がん患者登録調査報告確定版(日本乳癌学会)よると、2017年の乳がん症例登録数は95203人でした。日本人女性において最も頻度の高い癌とされています(9人に1名が乳がんに罹患する割合)。日本を含む東アジアでは、若年(30-40代)での発症割合が欧米に比べて多く、前述の登録調査報告(2017年)では最も多い年齢は45~49歳(13056人:13.8%)でした。30-40歳代は仕事面では中心的な役割に移行し、また結婚、出産、子育ての時期も含まれており、欧米で多い高齢発症よりも深刻です。罹患率が最も高い乳がんですが、死亡率は女性がん全体の5番目でした(2020年の死亡の予測は15500名)。グラフ4は、40歳以上の年齢部位別がん死亡数割合です。乳がんは全体の5番目の死亡数と前述しましたが、69歳より若い世代では乳がんは死亡原因として最も高くなっています。しかしながら、乳がんは早期発見、そして手術、薬物治療を含む標準治療(臨床試験に基づき、専門家の合議による最善と考える治療)を行うことで根治(完全に治ること)が期待できる癌です。早期発見、早期治療を目的としたピンクリボン啓発運動が活発に行われています。
早期発見のための自己検診、定期検診
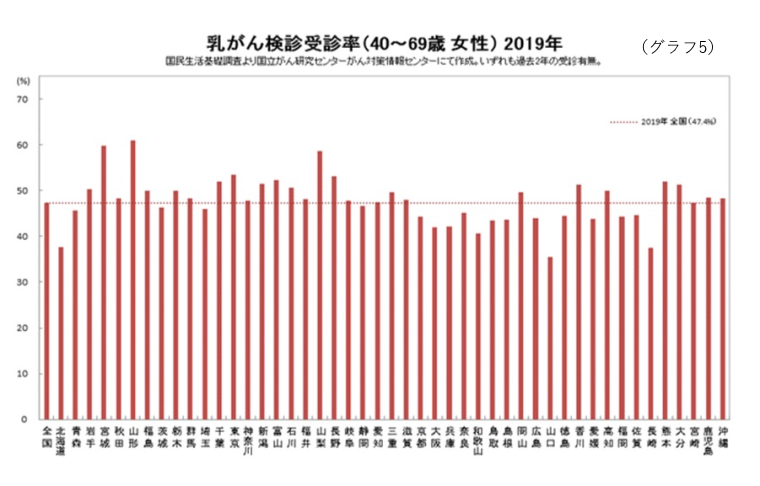
欧米医療先進国での乳がんの死亡率が低下傾向であるのに、日本の乳がん死亡率はまだ上昇傾向が続いています。その原因として、日本人女性の乳がん検診受診率が47.4%(2019年)と欧米の受診率70~80%と比較し依然として低いことがあげられます。特に兵庫県の乳がん検診受診率は全国的に見ても低いことがわかります(グラフ5)。2017年の乳がん発見状況(約94000例)をグラフ6に提示します。自覚症状がなく検診で判明した乳がんは、早期であることが期待できます。
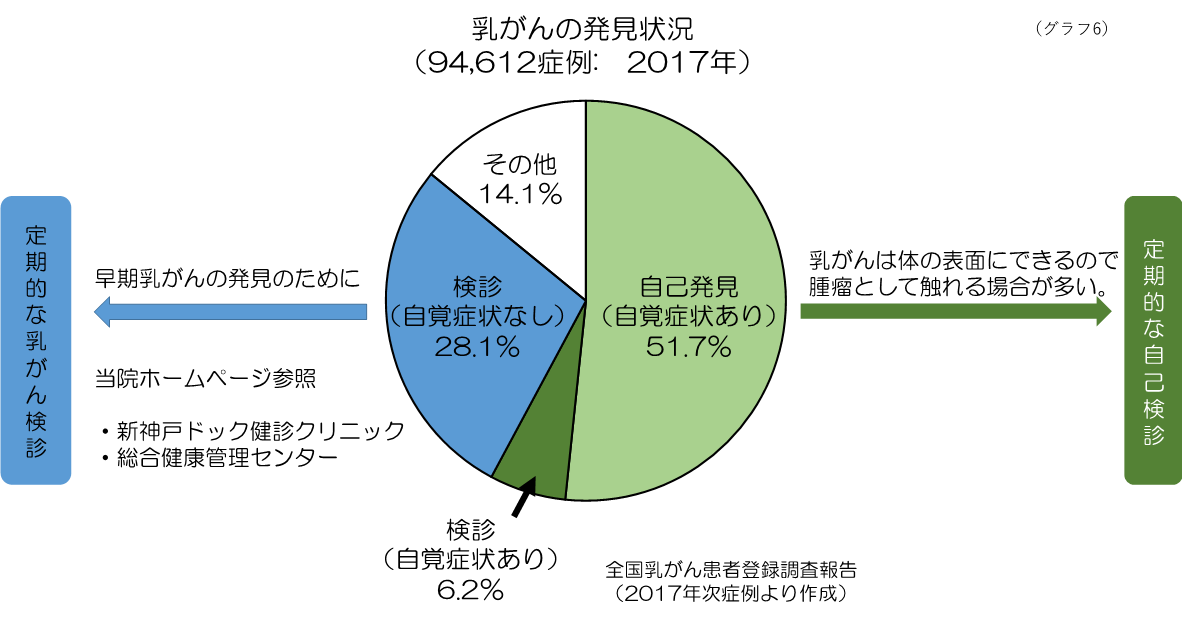
2006年2月より当院併設の総合健康管理センター、新神戸ドック健診クリニックにおいて本格的な乳がん検診が開始されました。乳がんは効果的な予防法がないため、早期発見のために、定期的な乳がん検診を受けられることをおすすめします。要精査の際は、経験豊富な当院乳腺科の医師が対応しています。 近年では、ブレスト・アウェアネス「乳房を意識する生活習慣」が、乳がんの早期発見に有効であることが強調されています。ブレスト・アウェアネスとは、女性が自身の乳房の状態に日頃から関心をもつことにより、乳房の変化を感じたら速やかに医師に相談するという正しい受診行動を身につけるためのキーワードです。1.乳房の状態を知る(見て、触って、感じる:乳房チェック)、2.乳房の変化(しこり、皮膚の凹みや血性の乳頭分泌など)に気づく、3.乳房の変化に気がついたら、すぐ医師へ相談する、4.40歳になったら乳がん検診を受ける、という4つの基本行動を提唱しています。 定期検診の方法や内容、自己検診については次のウェブサイトもご参照ください。『乳がん.JP』
当院ホームページの“がんについて”→“がんついて知る”→“市民公開講座”の動画もご参照ください。
乳がんの診断と当院乳腺センターの特徴
乳がんの診断
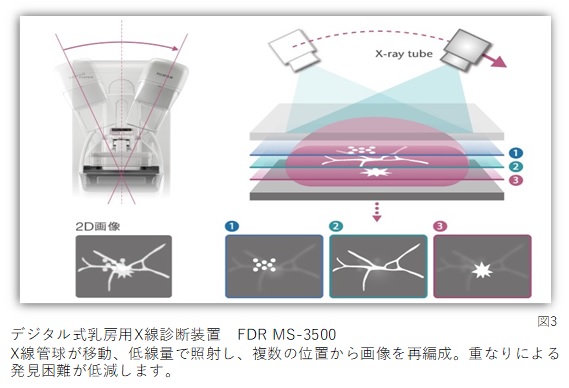
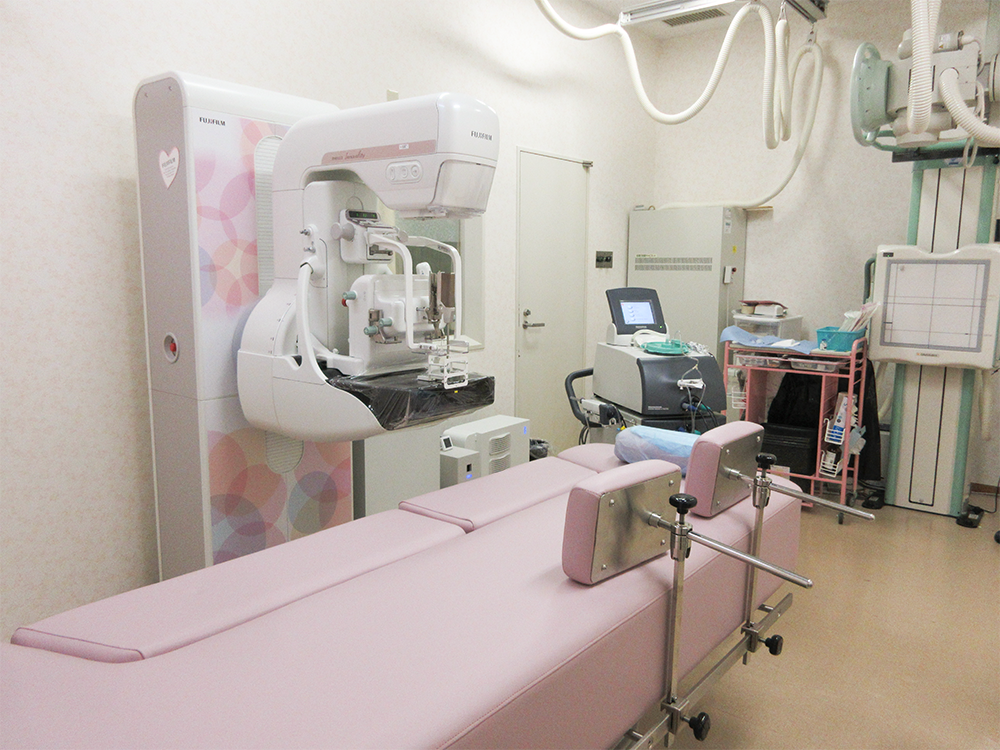
乳がんの「適切な治療」は、乳がんの「正確な診断」からはじまります。特に早期の乳がんは、他の乳腺の病気と区別がつきにくいため診断が難しい場合がありますが、マンモグラフィ (図1)、超音波(エコー)検査 (図2)、乳房MRI検査などの代表的な画像検査を組み合わせて、総合的に診断を進めていきます。最近では詳しいマンモグラフィとして“トモシンセシス”(図3)という断層撮影をさせて頂くこともあります。目的に応じて過不足なく検査を行うことが大切なので、それぞれの検査の特性を理解した専門家が検査や診断に対応します。
検診で精密検査が必要となった方には、精密検査が必要(要精検)と判断され、異常疑いを解決するために、マンモグラフィや超音波(エコー)検査の追加あるいは再検査を行います。要精検となった方のうち実際に乳がんである確率は5%程度(平成28年度地域保健・健康増進事業報告より)なので過剰に心配する必要はありませんが、必ず当院のような精密検査機関を受診するようにしてください。また、しこりや変形、乳頭異常分泌などの自覚症状がおありの方も、マンモグラフィや超音波(エコー)検査などの基本的な画像検査を受けて頂きます。これらの画像検査で乳がんの可能性がある異常がみつかった場合、超音波(エコー)検査で分かり易いときは、超音波(エコー)の画像を見ながら針を進めて細胞や組織をとる検査を行います。超音波(エコー)ガイド下細胞診、超音波(エコー)ガイド下針生検と呼ばれるものです。乳房に針を刺すなんて「怖いな」、「痛いのかな」、と思われたと思いますが、局所麻酔の痛み止めを使いながら比較的短時間(約10-15分程度)で受けて頂ける検査です。超音波(エコー)検査ではわかりにくいが、マンモグラフィで乳がんを疑う異常が見つかる場合があります。 “石灰化”が代表的なもので多くの場合が良性ですが、毎年うけているマンモグラフィで石灰化が増えていたり、乳がんに特徴的な石灰化と考えられた場合は、マンモグラフィを見ながら局所麻酔を用いて針を進めて組織をとる検査がすすめられます(この場合、超音波(エコー)検査では石灰化は判りにくいので、マンモグラフィを利用します)。当院ではトモバイオプシー(トモシンセシスガイド下吸引式乳腺組織生検(別名:マンモグラフィ下マンモトーム生検))という方法で行っており、約2-3割の方に早期乳がんが判明しています。さらに、乳がんが強く疑われる場合や診断が難しい異常所見が見つかった場合に、乳房MRI検査を受けて頂くことがあります。乳がんを見逃さないため、これらの検査は適切なタイミングで組み合わせることが大切です。また、ひと言で“乳がん”といっても様々な種類や状況があり、針の検査で得られた細胞や組織は、専門の病理診断医や細胞診断士と協議しながら診断をすすめていきます。もし乳がんと判明したときは、検査結果をもとに必要と考えられる手術治療や薬物治療が提案されます。
診断に対する当院乳腺センターの特徴
画像診断部門・病理診断部門との連携
画像診断(マンモグラフィや超音波(エコー)検査、乳房MRI)や病理診断(針で採取した乳腺組織や手術標本を顕微鏡で診断)のそれぞれに、乳腺を専門とする診断医が在籍し緊密な連携をとっています。正確な診断を行なうためには、疑問点をとことん討論できる連携が重要です。両診断部門在籍医師は、全国の乳がん関連学会、研究会で講演を依頼されるレベルです。他施設にて診断困難であった患者さんも多く来院されており、適切な検査方法を提案し、できるだけ迅速に的確な診断が得られるように努力しています。
乳房トモシンセシスとトモバイオプシーの導入
2019年9月、連続断層撮像による最新型の3Dマンモグラフィ(乳房トモシンセシス)が当院に設置されました。X線管球を移動させ断層像を作成する技術で、乳腺の重なりの影響を受けにくいため、一般的なマンモグラフィが苦手な高濃度乳房に対しても、より精度の高い診断が可能となります(図3)。また、超音波検査では判りにくい微小石灰化(早期乳がんが多い)に対し、トモシンセシスを用いた吸引式乳腺組織生検(トモバイオプシー)を導入し、微小石灰化をピンポイントで組織採取することができるようになりました。当科では側臥位式(専用ベットに横向きにねる)を採用しており、従来型の腹臥位式や坐位式よりも、楽に恐怖感なく検査を受けて頂けます。この検査を目的として他施設より、多くの患者さんが紹介受診されています。
診断部門と治療部門のチーム医療(術前カンファレンス、画像カンファレンス)
当院乳腺センターでは、手術前には乳腺外科医、画像診断医、病理医、超音波検査技師が集まり、画像(マンモグラフィ、超音波検査、MRI、CT、骨シンチ等)や病理組織を検討する術前カンファレンス(手術方法についての話し合い)が、手術前の全患者さんで行われます。合議制にて行い、治療方針が決定されていきます。ごく稀ですが、他施設で早期乳がんの診断を受け紹介となった患者さんが、当院乳腺センター医師間の診断では乳がんと断定できず、再診断のための追加検査を、このカンファレンスで決定する場合があります。また、乳房再建を予定している場合は形成外科医が加わります。個々の医師単独の治療方針ではなく、各専門分野の意見をまとめた上での治療方針となり、チーム医療を重要視しています。さらに、個々の画像診断能力の向上を目的に、乳がん病理組織との対比を主目的とした画像カンファレス(勉強会)を開催しています。院内のみならず院外の乳がん関連の医療従事者も来院され、地域における乳がん診断レベルの向上に努めています。現在は新型コロナウイルス感染予防対策のため中断していますが、院内集会が可能となりましたら再開する予定です。
健診部門との連携
2017年より当院併設の総合健康管理センター、新神戸ドック健診クリニックと画像サーバーを統一し、両施設との連携を強化することができました。総合健康管理センターの乳がん検診で異常が指摘された場合は、スムーズに精密検査を受診頂けるように2019年より当科医師が担当する検診外来を開設しました。また新神戸ドック健診クリニックで必要となった詳しい精密検査も当科にて担当しています。当センターでの精密検査で問題ないと判断された場合には、総合健康管理センター、新神戸ドック健診クリニックと情報を共有し、その後も有効な乳がん検診を継続して頂くことが可能です。
“診断”に「関しても当院ホームページの“がんについて”→“がんついて知る”→“市民公開講座”の動画もご参照ください。
乳がんの手術治療と当院乳腺センターの特徴
乳腺に対する手術
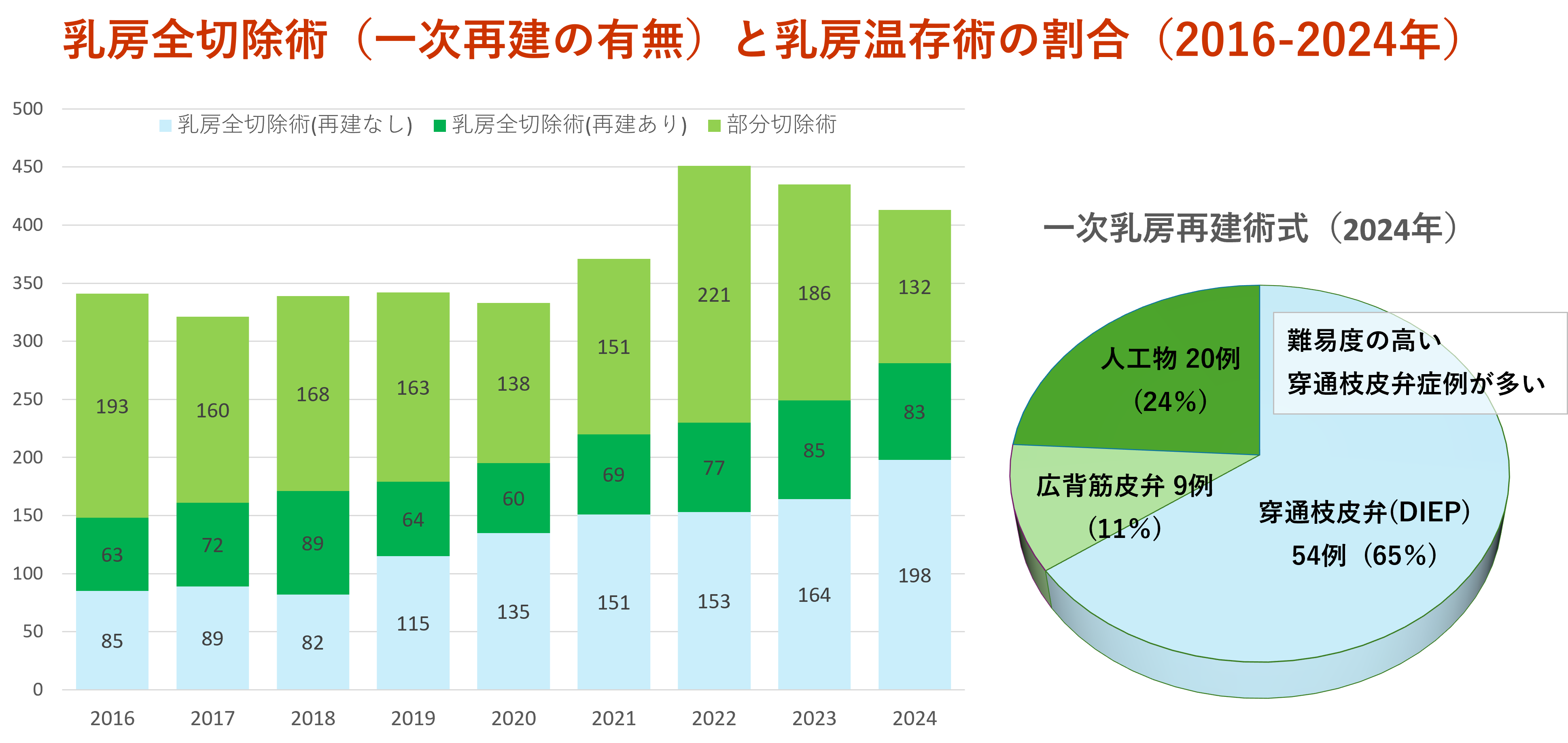
根治(完全に治ること)が可能と考えられる乳がんに対する手術は、乳輪乳頭を残し、乳腺を部分的に切除する乳房温存術、もしくは乳腺をすべて切除する乳房全切除(一部では形成外科と連携した再建を伴う手術)が行われます。乳房は美容的配慮が必要な部位であり、治療成績を下げない(局所再発が多くならない)ことを大前提に、腫瘍と周囲約1~2cm程度の正常乳腺と合併切除し、乳輪乳頭を残す乳房温存術へと手術方法が変わってきました。腫瘍径が大きく、乳房温存を強く希望される患者さんには術前抗がん剤治療や術前ホルモン治療(手術前に抗がん剤やホルモン剤を投与)を行い、腫瘍を縮小させ温存の可能性を高めています。しかしながら、無理な温存術に対しては注意が必要です。無理な温存は、陥没、変形、乳輪乳頭の位置の変異が大きく整容性(美容)が悪いばかりでなく、局所再発率を増加させるからです。近年では温存率の割合が、世界的に(日本も含めて)低くなってきており、理由として、乳房全切除術(乳腺を全て切除する方法)と同時に乳房再建を行うことが増加しているからです。当院乳腺センターでは、陥没が大きいと想定される場合は、積極的に乳房再建術(形成外科との連携で、乳房を新たに作る)をご紹介しています。そして、当院は乳房再建の基盤学会である日本乳房オンコプラステイックサージャリー学会にてインプラント(人工物)による再建(保険適用あり)可能な施設として認定されています。
乳腺手術における当院乳腺センターの特徴
同時再建手術が多い当院乳腺センターですが、再建方法の特徴として内訳は手術難易度の低いインプラントによる再建は少なく、手術難易度の高いが、整容性(美容)が期待できる穿通枝皮弁術の割合が高い事です(グラフ7)。もちろん当院は、人工物(シリコンインプラント)を用いた乳房再建の実施認定施設です(日本乳房オンコプラスティックサージャリー学会)。インプラントに関して、ブレスト・インプラント関連未分化大細胞型リンパ腫(BIA-ALCL)の発症により、2019年7月から一時的に中断され、現在はリンパ腫発症リスクの低いインプラントのみの使用となりました。これは日本人の一般的な乳房の形状と異なり、整容性(美容)が以前のものよりも低下します。2020年は新型コロナウイルス感染症による影響で、乳房再建手術が抑制されていた時期もあり(日本形成外科学会より、2020年4月には乳房再建手術の中止することが提言されていました)、例年より乳房再建の手術がやや減少しました(グラフ7)。この穿通枝皮弁が施行できる施設は形成外科の高度な技術が必要で限定されていますので、同手術方法を目的に近隣大規模病院からの患者紹介があります。乳房再建予定の全ての患者さん対象に、乳腺科と形成外科の医師による術前カンファレンス(手術前の話し合い)が行われ、手術方法の最終決定を行っています。当乳腺センターでは、切除(乳腺科担当)と再建(形成外科担当)による完全分担制で手術を行うことが重要と考えています。その理由は、①自家組織での乳房再建(特に顕微鏡下血管吻合を伴う穿通枝皮弁は形成外科の高度で特殊技術が必要、②インプラントにおいても整容性の専門科である形成外科と連携する方が乳腺外科単独で行うよりも出来栄えが良好と考えているからです。以上が他施設からの手術紹介がある理由と考えています。
腋窩リンパ節に対する手術
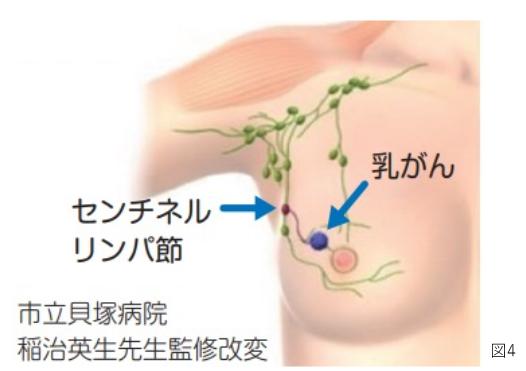
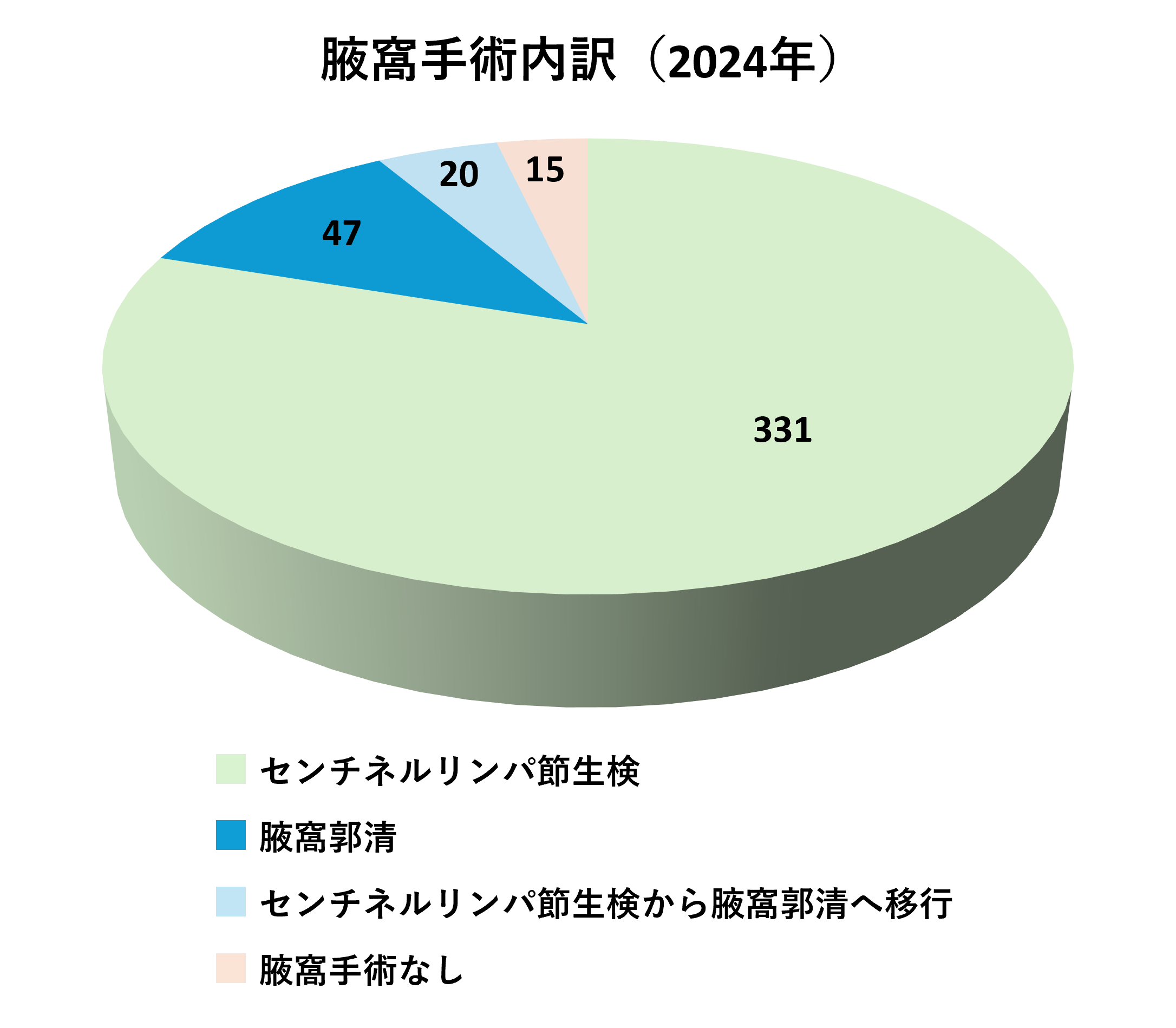
以前は、腋窩リンパ節郭清(腋のリンパ節を根こそぎ切除する方法)を全ての患者さんに行ってきました。しかし、半数以上の方は転移がなく、郭清の必要がありません。転移がない場合は、いわゆる”取られ損”で、さらに、上肢のリンパ浮腫、知覚神経障害を引き起こす可能性が少なからずあります。不必要なリンパ節切除を避けるために、センチネルリンパ節生検法により郭清(根こそぎ切除)の必要性が決定されるセンチネルリンパ節生検が2010年4月より保険適用になりました。がんが一番早く転移するリンパ節をセンチネルリンパ節や見張りリンパ節(図4)と呼びます。手術中に、このリンパ節を見つけ出し、病理検査(顕微鏡を用いた検査)あるいは後述のOSNA法にて、転移がない場合は郭清(根こそぎ切除)を省略する方法です。現在では標準治療として行われています。郭清を省略することで腕のリンパ浮腫のリスクを著しく低減できます。センチネルリンパ節生検は、術前に腋窩リンパ節転移がない場合に適応となります。当院でも、このセンチネルリンパ節生検をいち早く取り入れました。
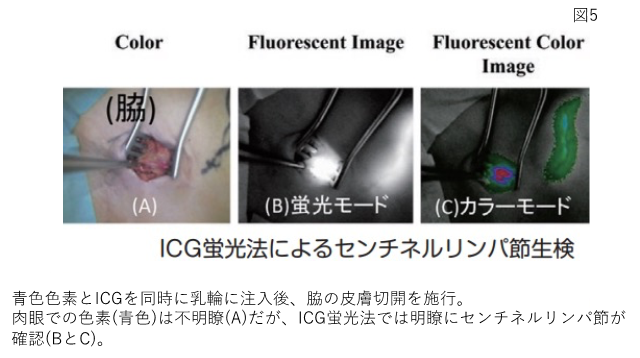
腋窩リンパ節に対する手術における当院乳腺センターの特徴
センチネルリンパ節を探す方法ですが、色素やラジオアイソトープ(RI: 放射線を発する物質)を注射する方法があります。色素を乳輪下に注入する色素法の場合、腋を3cm程度切開し、青く染まった糸状のリンパ管を探し、それをたどってセンチネルリンパ節を探し出します。しかし、脂肪の多い方では、この青い糸状のリンパ管、そして青く染まったリンパ節見つけるのに、困難な場合があります(硬貨を砂山から探す場合、大きな砂山から探すことは、小さな砂山から探すことより難しいことを想像してください)。また、探す方向の指標がないために、何カ所もの方向に、腋(わき)の脂肪組織を切断してしまいます。細かな脈管(神経、リンパ管、血管)が寸断され、低侵襲性であるべきセンチネルリンパ節生検法の本来の目的が損なわれます。また、RI法はごくわずかな放射線を放出するため使用施設が限定され、簡便性に劣ります。そこで、2006年度より、ICG蛍光法といった最先端の方法を併用することで、センチネルリンパ節を探すことが容易となり、より確実に、最短距離でセンチネルリンパ節を見つけることが可能になりました。この方法により、より浸襲の低い(身体にやさしい)センチネルリンパ節生検を施行することが可能になりました(図5)。私たちが開発・臨床応用を行ってきたICG蛍光法の動画(当科作成)が京都大学乳腺外科を基盤とする京都乳癌研究ネットワーク(KBCRN)のホームページに掲載されているのでご参照ください(https://www.kyoto-breast-cancer.org/jp/)(リンク先あり) ICG蛍光法は、センチネルリンパ節を簡便に、正確に見つける方法として認知され、2015年の乳癌診療ガイドラインに掲載され、2018年には独自の診療報酬点数がつき、現在では実験的な手技ではなく、多くの施設で導入されています。
病理検査(顕微鏡での検査)あるいはOSNA(One Step Nucleic acid Amplification)法によりリンパ節転移の有無を検索
前述の手術中に採取されたリンパ節は、転移した癌細胞の有無を遺伝子の増幅を用いて調べる最新の検査方法(OSNA法)(図6)です。症例により同法によるセンチネルリンパ節への転移の有無の診断を行なっています。

乳がんの薬物治療と当院乳腺センターの特徴
乳がんは手術、抗がん剤治療、ホルモン治療、放射線治療を含む適切な治療により、長期生存が期待できる疾患です。乳がん治療は日進月歩でめまぐるしく進化しています。我々は日本乳癌学会により作成された『乳癌診療学会ガイドライン』に準拠した標準治療を原則とする一方、世界の代表的な乳癌学会(St. Gallen (ヨーロッパ)、SABCS(アメリカ)、ASCO(アメリカ))で発表された先駆的な診断・治療法をいち早く取り入れ、最新情報を用いた診療も重要視しています。 しかし、40代の方と90代の方では治療法は変わってきます。ガイドラインによる治療を原則に、患者さん個々の年齢、体力、社会的背景等々を検討し、話し合いで治療法を決めて行く必要があります。近年、乳がんの『個別化治療』が重要視されており、遺伝子変異を背景とした乳がん個々の性格を把握し、効果のある治療を選択し、副作用の割に効果が乏しい治療は避けることが重要です。 乳がん治療は手術治療における個別化、薬物治療における個別化が実践され、以前のような皆が同じである既製服から個々のオーダーメードの服をつくる方向に進んでいます。
手術前・手術後の薬物療法
薬物療法の最大の目的は、体のどこかに潜んでいる目に見えないがん細胞をも根絶して、将来の再発・転移を予防する目的で行われます。 再発予防効果が確認されている薬物療法は大きく分けて、抗がん薬(いわゆる抗がん剤)、ホルモン療法薬、抗HER2療法薬である分子標的治療薬の3種類があります。これらの薬を手術前もしくは手術後に使用するかどうかは、サブタイプと呼ばれる乳がんの遺伝子の発現を基にした性質と病気の進行程度から予測される再発のリスクを考慮して決定されます。手術前あるいは手術後の抗がん剤治療のイメージを図7に提示します。ホルモン療法薬と抗HER2療法薬は、がん細胞自体がもっているホルモン受容体やHER2受容体を介して攻撃するので、患者さん自身のがん細胞がこれらの性質をもっている場合にのみ使用されます。加えて、手術前の薬物療法では,手術を行うことが困難な進行乳がんを切除可能にしたり、腫瘍が大きいために乳房温存手術が困難な乳がんを小さくして温存ができるようにする効果があります。さらに、手術前に薬物治療を行うことで、乳がんが使用薬剤にどう反応したのか、効果はどうであったかの重要な情報を得る事ができ、手術後の治療方法の参考になります(Response-guided therapy: 反応性による治療)。徐々に、術前化学療法を採択する割合が増加しています(図7)。

転移・再発乳癌に対する薬物療法
肺、肝臓、骨、脳などの他の臓器への転移(遠隔転移)がみつかった場合、最新の医療技術や薬剤をもってしても、転移したがん細胞を完全に消滅させることは難しいのが現状です。ですから、がんの進行をできるだけ抑えて、症状が出ないように、もしくは症状を減らすことを目的に治療を継続的に行っていきます。がんの進行を抑えたり症状を和らげたりすることができれば、QOL(生活の質)を改善、維持しながら、がんと共存することができます。
薬剤にはたくさんの種類があります。まず一つの治療法を継続し、効果が乏しい時は別の治療法に変更するという方法で進めます。治療法は、①がん細胞の性質(ホルモン受容体やHER2受容体の状況)、②患者さんのからだの状態(閉経の状況,年齢や体力、他の疾患の有無等)、③以前にどのような薬剤が使用され、効果はどうであったか、④患者さんのご希望などを考慮に入れ、治療効果とQOL(生活の質)、治療によって得られる利益と不利益のバランスに配慮して決められます。QOL(生活の質)を維持し、よりよい生活を送ることが最も大切です。
乳がん関連遺伝子解析により、抗がん剤使用の推奨度を決める
抗がん剤の使用は乳がんのサブタイプ分類、個々の進行度で決定されますが、迷う場合も少なくありません。欧米では、Oncotype DX(乳がんにおける21の遺伝子の発現レベルを測定し、再発転移抑制に関する抗がん剤の効果推測する)やPAM50を用いて、抗がん剤の有無が決定されています。これらの遺伝子による判定結果は、非常に有意義な情報を提供してくれます。当院においても、治療法決定のための、遺伝子レベルでの解析が可能です(私費での検査となります)。
当院乳腺センターのチーム医療の特徴
乳がん治療のすべてが可能な病院として
乳がんを最重点疾患のひとつと位置づけている神鋼記念病院は、総合病院の利点を生かし、病院一丸となり乳がん診療を行っています。乳がん診療は、単科(乳腺科)のみでなく、チーム医療が必要です。当院では、各科専門医のバックアップ体制が整っています。さらに、医師のみならず、看護師、薬剤師、遺伝カウンセラー等々による院内チーム医療、院外歯科医師との院外チーム医療が行われています。
放射線診断部門・生理検査室との連携
検査は治療の入り口であり、間違った検査や診断をすれば、それをもとに組み立てられる治療方針にも狂いが生じます。当院では乳腺画像診断の経験豊富な専門医と診療放射線技師、生理検査技師の連携で丁寧な診断を行い、難しい病変に対しても適切な画像ガイド下組織生検を行い、すみやかに治療へとつなげます。
放射線診断部門には、富士フイルムメディカル社の最高機種AMULET Innovality(図1)を設置し、専門の女性技師が検査を担当しています。同機種では、少ない放射線被曝で高画質のマンモグラフィが得られるだけでなく、乳房圧迫による痛みを軽減する工夫も加えられています。また、高画質のトモシンセシス(乳房断層撮影)(図3)、トモバイオプシー(トモシンセシスガイド下吸引式乳腺組織生検(別名:マンモグラフィ下マンモトーム生検))も可能です。当院では2012年より行ってきた腹臥位式ステレオガイド下吸引式乳腺組織生検の経験を生かし、2019年よりトモバイオプシーを導入し順調に実績を重ねています。
生理検査室では8名の女性技師が、合計7台の超音波装置を用いて乳腺エコー検査を担当し、安全で正確な検査の実施を心がけています。最新の高性能装置 GE社製LOGIQ E10(図2)、キャノン社製Aplio i700を導入し、乳腺腫瘤の血流評価(ドップラー)、硬度評価(エラストグラフィー)を含めた精度の高い検査を提供します。すべての報告書は、施行した専門の検査技師と乳腺専門医がダブルチェックし、検査結果が的確な診断や治療に反映されるよう連携を強化しています。
以上より、他施設で診断困難な患者さんの最終診断を依頼・紹介される場合も多々あります。



放射線治療設備の充実
当院では、約40-50%に乳房温存術が施行されており、局所再発(部分的に乳腺を切除しているため、残った乳腺からの再発)を制御するための放射線治療は、原則的に必須です。また、骨転移、脳転移時の治療など乳がん治療には放射線治療は重要です。当院は放射線治療専門医が常駐して治療を行っています。転移巣(主として骨、脳転移巣)への照射によるQOL(生活の質)の改善にも、放射線治療が有効です。さらに2019年3月には最新の放射線治療設備(VITALBEEM (VARIAN社))を新導入し、乳がん治療をより充実させることができました。
形成外科との連携
前項目の「乳がんの手術治療と当院乳腺センターの特徴」での記載のように、当院での乳がん手術治療の特色のひとつに乳房再建を多く経験していることがあげられます(グラフ7)。乳腺を全切除した場合も、形成外科との連携で、同時に乳房の再建を行うことが可能です(自家組織:背中の筋肉、お腹の脂肪を用いる方法、人工物:シリコンを用いる方法)。乳腺センターは日本乳房オンコプラステイックサージャリー学会にて人工物(シリコン)を用いての再建を認可されている施設です。
腫瘍内科との連携
進行乳がんの患者さん、がんは大きいが乳房温存を強く希望される患者さん、あるいはがんの性格により抗がん剤の使用が強く推奨される患者さんには、手術前に抗がん剤治療を施行する場合が多くなっています(術前化学療法)。術前化学療法により腫瘍が、どう変化したかの情報も重要で、その後の治療に活かせます(Response-guided therapy: 反応性を参考にした治療) 。また、リンパ節転移を認めた、ややステージが進行した患者さんには抗がん剤、ホルモン治療を推奨することとなります。当院では抗がん剤治療専門医である腫瘍内科と連携し、患者さん個々に対して最も適切と考えられる薬物治療を選択しています。 この際、乳癌診療ガイドライン(日本乳癌学会編)に準拠した治療方針に加え、患者さん個々の背景を十分に考慮した治療法を選択することが必要です。特に、乳がんでは薬物の『個別化治療』が行われ、がん組織の性格に合わせてグループに分けられ、効果が期待できる薬物治療が遂行されます。ときには、ガイドラインにまだ記載されない(数年後には記載されるであろう)、世界の先端治療を臨床試験として提案する場合もあります。なお、当院では日本臨床腫瘍学会暫定指導医、日本癌治療認定医機構暫定教育医が在籍しています。
リンパ浮腫ケア外来
リンパ浮腫とは、リンパ管系の損傷や閉塞によりリンパ液の流れが障害されために起こるむくみのことです。腋窩リンパ節郭清(腋のリンパ節を根こそぎ切除する方法)や腋の放射線治療によって起こることがあります。がん治療を受けた全ての患者さんに生じるわけではありませんが、発症すると治りにくいという特徴があります。軽症ならば、自己管理をしながら普段通りの生活を送ることができますが、重症化すると生活に支障をきたすことがあります。そのため、早期に見つけ出し治療を開始し、悪化を防ぐことが重要です。リンパ浮腫ケア外来では、医師の指示のもとに、圧迫治療、用手的リンパドレナージ、スキンケア指導、運動療法、栄養指導、患者さんの心のケア、日常生活の過ごし方のポイントなど、リンパ浮腫技能者養成講座修了後の看護師が対応しています。
乳がん相談
当院に乳がん患者さんが集中していることもあり、個々、細部には、医師が十分な時間をかけて説明できない場合があります。当院では「がん専門看護師」をはじめとした経験豊富な看護師が在籍しており、患者さんに寄り添い、質問やお悩みを傾聴し、的確と考えられる方針を、時には医師と相談し提案しています。一部の薬剤に関しては、薬剤師外来にて対応して、薬剤の専門家の側面から患者さんをサポートしています。
遺伝カウンセリング
全乳癌の5-10%は遺伝性と考えられています。2013年5月アンジェリーナ・ジョリーさん(米国の女優、映画プロデューサー)の寄稿”My Medical Choice(ニューヨークタイムズ紙)”により遺伝性乳がん卵巣がん症候群(HBOC)が広く知られるようになりました。アンジェリーナ・ジョリーさんは血液検査で陽性と診断され、癌未発症での予防的乳房全切除、卵管卵巣切除を受け、乳がん、卵巣がんの発症リスクを下げることができました。HBOCは生殖細胞系遺伝子(BRCA1, BRCA2)の病的変異が原因です。BRCA1, BRCA2といった遺伝子の病的変異がある場合は、50-80%で乳がんを発症、10-30%で卵巣がんを発症する可能性があります。HBOCの対策は重要で、2020年4月より、以下の乳がん患者さんにはHBOCの遺伝子検査(血液検査)が保険適応となりました。
- 45歳以下の乳がん発症
- 複数回乳がんと診断(同じ側、または両側の乳房が含まれる)
- 60歳以下のトリプルネガティブ乳がん
- 卵巣がん、卵管がん、腹膜がんと診断された方
- 血縁関係にある方に乳がんや卵巣がんの家族歴を持つ方
(姉妹や兄弟、子供、両親、祖父母とその兄弟・従姉妹、従兄弟まで) - 血縁関係にある方にBRCA1またはBRCA2遺伝子(後述)に変異があると知らされている方
- 本人や血縁関係にある方が男性乳がんと診断された方
HBOCは親から子へ1/2の確率で受け継がれます。遺伝カウンセリングを含むきめ細かな対応が必要です。2017年8月より乳がん患者本人、血縁者を対象に、認定カウンセラーによる遺伝カウンセリングを開始しています。遺伝カウンセラーもチーム医療に重要な役割をはたしています。遺伝カウンセリングに関して詳しくは担当医にご相談ください。
妊孕性温存(将来子供を授かる可能性を残す)
最近の日本人の乳がんは、閉経後の発症が増加傾向ですが、若年者の方の割合も依然高いです。化学療法による閉経への誘導(化学閉経)や、あるいはホルモン治療中は妊娠ができず年齢が経過するなどの制約があります。これは非常に重要な問題で、患者さんの転移、再発リスクの極端な増大がないことを基本に、妊娠・出産を計画していく必要があります。卵子・杯(受精卵)の凍結を含めた治療を、生殖医療専門病院と連携して行っています。
神戸市歯科医師会を介した医科歯科連携
新規薬剤、既存の薬剤の最適利用を含め“薬物治療の進歩”は再発転移の発症の抑制、進行の抑制それは生活の質、生存率の改善に最も寄与しています。薬剤の効果のみならず薬剤の副作用を低減することも“薬物治療の進歩”と捉えることができます。口腔内ケア(口腔内機能管理)は薬物治療に伴う口腔内合併症(口腔内粘膜障害による食事ができないなど)リスクを低減します。また、全身麻酔による肺炎のリスクを低減し、入院期間を短縮するデータもでています。当院のような中規模病院では歯科口腔外科の併設が少なく、地域の歯科クリニックとの医科歯科連携が必要です。当院では、乳腺センターが中心となり、神戸市歯科医師会を介し、510施設の歯科クリニック、病院内歯科口腔外科との連携が確立されました(2020年5月時)。2019年9月に神戸市歯科医師会にて、「医科歯科連携の構築と乳がん診療の現状と近未来」と題した特別講演も行いました。神戸市歯科医師会との医科歯科連携を発展させ、他の病院も利用していただきたいと考えています。
患者会(神鋼リボンの会)
当院乳腺センター患者会(神鋼リボンの会)を設立し、2012年10月に第1回の会合を開きました。精神的ケアをはじめ、乳がんに対して前向きに、新たな情報を共有し、相互親睦を楽しむことを目的としています。著名な外部講師の依頼、乳腺センター医師や看護師等による講演、患者さん同士の茶話会を行ってきました。また、毎週木曜日には外来待ち時間を利用して患者さんが自由に会話できる「おしゃべりルーム(4階病棟)」をひらいてきました(現在は新型コロナウイルス感染予防対策のため中断していますが、院内集会が可能となりましたら再開する予定です)。
セカンドオピニオン
近畿圏を中心に、多くの患者さん、ご家族が当院乳腺センターの2nd Opinion外来に来られています。主として毎週火曜日の午前中で、1日2件までの枠をとっています。また、当科にて診断、治療さている患者さんも、他施設の日本乳癌学会専門医の2nd Opinionに行かれることを推奨しています。患者さん各個人の立場、考えを尊重した開かれた乳がん診療を目標としています。
他施設との連携
当院乳腺センターでは、地域のクリニックや近隣の病院と連携を密に行っています(各施設の文字をクリニックすることで各施設のホームページにリンクします)。地域のクリニックとして橋本クリニック(東灘区)、 であい乳腺消化器医院(北区)、 小柴クリニック(中央区)、高村クリニック(灘区)、ふくはら乳腺クリニック(垂水区)、まさい乳腺クリニック(芦屋市)、さきたクリニック(西宮市)、高乳腺クリニック(北区)、KOBAクリニック 消化器内科・内視鏡内科・肛門外科・乳腺外科(北区)、ひだかクリニック(兵庫区)、むらせ乳腺外科クリニック(宝塚市)、いなとめ乳腺クリニック(西宮市)、あいかブレストクリニック(芦屋市)、JUNレディ―スクリニック(尼崎市)、ばばブレストクリニック(伊丹市)、堀聖奈産婦人科・乳腺クリニック(西区)、純クリニック(西宮市)、mammaria kobe(中央区)、 TAKAYO乳腺クリニック(中央区)。近隣の病院として神戸市立医療センター中央市民病院、神戸市立医療センター西市民病院、兵庫県立尼崎総合医療センター、神戸市立西神戸医療センター、神戸協同病院と強い連携を行い、兵庫県の乳がん診療の向上を推進していきます。再発・転移リスクの低い乳がん患者さんの手術後の治療は“兵庫県乳癌診療連携パス”あるいは投薬を中心とした地域クリニックとの医療連携を行うことで、当科の外来通院を3カ月に1回から6カ月に1回の診察としています。2つの診療施設での主治医(当センターと連携施設(紹介元あるいは希望された医療施設))となり、話がゆっくりできる、待ち時間緩和になったと患者さんには好評をいただいています。
近未来の乳がん診断・治療の発展を見据えた取り組み
臨床試験の主催と参加
神鋼記念病院では、民間病院であるにもかかわらず、乳がん患者さんの数、手術件数が多いこと、当院総合医学研究センターに乳腺リサーチセンターを開設していることにより大学病院、がんセンターと同等レベルの臨床試験が可能な施設に選出されています。当センターは乳がん患者さんが多いことを背景に、将来の新たな診断、治療の創出の責務もあります。新しい乳がんの検査方法・治療方法の創出として、以下の研究を主導あるいは参加しています。
当センターが主導している新規画像診断の企業との共同開発
富士フイルム(株)との共同開発
マンモグラフィに関連する新規画像診断の開発と臨床応用(造影マンモグラフィ、マンモグラフィによる乳腺量自動測定、乳房トモシンセシスを用いた2次元画像の構築)について共同研究を実施しています。高濃度乳房では、従来のX線マンモグラフィでは乳がんの検出が低下します。高濃度乳房に対する対策としての成果がでています。
神戸大学数理サイエンスセンター 神戸大学理学部木村研究室、Integral Geometry Science(IGS)社との共同開発
マイクロ波を利用した被曝の無い、圧迫による疼痛の無いマンモグラフィの開発、臨床応用の研究に当科が中心施設として参画しています。日本医療開発機構(AMED)理事長賞(2015年)、2019年4月から厚生労働省「先駆け審査指定制度」の対象品目となっている研究です。NHKをはじめとして多くのメデイアにて紹介されています。日米欧中を中心に世界26か国にて基本特許が成立しています。
乳がんの主として薬物治療に関する研究
京都大学乳腺外科を基盤とした京都乳癌研究ネットワーク(KBCRN: Kyoto Breast Cancer Research Network)、そしてJBCRG(Japan Breast Cancer Research Group)、CSPOR(Comprehensive Support Project for Oncology Research) 、KBCOG(Kobe Breast Cancer Oncology Group)等と連携し、主として薬剤の臨床試験に参加しています。
その他の取り組み
京都大学乳腺外科学講座の関連施設として
当院乳腺センターは京都大学医学部乳腺外科学教室の重要関連施設です。2007年2月より、京都大学に乳腺外科が新設され、日本の乳がん診療・研究を牽引してきました。当センターも、京都大学医学部乳腺外科学講座に協力し、斬新な診断、治療法の開発を行っています。
神戸乳がんチーム医療研究会
2011年から当乳腺センター主催で年1回開催しています。過去4年のテーマは2016年“若年性乳がん患者における妊孕性温存”(134名参加)、2017年“乳房再建の治療変遷”(99名参加)、2018年“乳がんにおける放射線治療”(107名参加)、2019年“がん薬物治療のチーム医療・副作用対策”(122名参加)、2020年“ゲノム検査の実際(Web開催77名参加)”と多くの乳がん関連医療関係者に参加していただきました。
ピンクリボン運動
神鋼記念病院は乳がんの早期発見、早期治療をめざしたピンクリボン運動を応援しています。
神鋼記念病院 Medical News
医療機関対象あるいは患者さんに対象にMedical Newsを配信しています。それぞれの時代のホットな話題を提供しており、乳腺科からも毎年のNewsを紹介しています。当院ウェブサイトMedical Newsバックナンバーより閲覧いただけます。
乳腺科 患者さん用Medical Newsのバックナンバー
- 乳腺センターのチーム医療について(2022年9月)
- 遺伝性乳がんについて(2019年3月)
- 乳がん啓発キャンペーン ピンクリボン(2017年9月)
- 早期発見で根治も可能 乳がん検診へ行こう(2015年11月)
- 乳がん検診に行こう(2013年09月)
- 患者会「神鋼リボンの会」の開催(2012年11月)
乳腺科 医療機関用Medical Newsのバックナンバー
- 乳がんの専門治療(2023年2月)
- 神鋼記念病院乳腺センター内外のチーム医療(2019年7月)
- 乳がんの現状と取り巻く話題(2016年12月)
- ピンクリボン2014(2014年10月)
- 2012年乳がんピンクリボン月間を迎えて(2012年10月)
- 2011年乳がんピンクリボン月間を終えて(2011年12月)
- これからの乳がん治療は個別化治療それを支えるチーム医療(2010年10月)
- 乳腺センター設立(2009年9月)
- 病院の実力シリーズ第一弾 神鋼病院乳腺科は兵庫県下で最も乳癌手術件数の多い病院として掲載されました(2008年4月)
所属医師のご紹介
- 山神 和彦 副院長 兼 乳腺センター長
- 福井大学 平成元年卒業
京都大学大学院 平成11年卒業
京都大学医学部乳腺外科臨床教授 兼 客員研究員 -
- 取得資格
(専門医・認定医等) -
- 日本乳癌学会乳腺認定医・専門医・指導医
- 日本乳癌学会評議員
- 日本乳癌学会近畿地方会世話人
- 日本外科学会認定医・専門医・指導医
- 消化器がん外科治療認定医
- 日本乳がん検診精度管理中央機構読影認定医
- 日本乳房オンコプラスティックサージャリー学会評議員
- 日本乳房オンコプラスティックサージャリー学会
乳房再建用エキスパンダー/インプラント責任医師 - 日本医師会認定産業医
- 所属学会
-
- 日本乳癌学会
- 日本外科学会
- 日本消化器外科学会
- 日本臨床外科学会
- 日本臨床腫瘍学会
- 日本乳房オンコプラスティックサージャリー学会
- 取得資格
- 松本 元 部長 兼 乳腺センター副センター長
- 愛媛大学 平成7年卒業
愛媛大学大学院 平成19年卒業 -
- 取得資格
(専門医・認定医等) -
- 日本乳癌学会乳腺専門医・指導医
- 日本外科学会認定医・専門医
- 日本乳がん検診精度管理中央機構読影認定医
- 日本乳房オンコプラスティックサージャリー学会
乳房再建用エキスパンダー/インプラント責任医師
- 所属学会
-
- 日本外科学会
- 日本乳癌学会
- 日本臨床外科学会
- 日本乳房オンコプラスティックサージャリー学会
- 取得資格
- 結縁 幸子 医長 (診断及びがんゲノム医療担当)
- 京都府立医科大学 平成9年卒業
京都府立医科大学大学院 平成15年卒業 -
- 取得資格
(専門医・認定医等) -
- 日本医学放射線学会放射線診断専門医
- 日本乳癌学会乳腺専門医
- 日本専門医機構放射線科専門医
- 日本乳がん検診精度管理中央機構読影認定医(A)
- 医学博士
- 京都府立医科大学大学院医学研究科放射線診断治療学客員教授
- 日本乳癌検診学会 評議員
- 所属学会
-
- 日本医学放射線学会
- 日本乳癌学会
- 日本乳癌検診学会
- 日本磁気共鳴医学会
- 日本乳腺甲状腺超音波医学会
- 日本遺伝性腫瘍学会
- 取得資格
- 矢内 勢司 医長
- 関西医科大学 平成13年卒業
関西医科大学大学院 平成23年卒業 -
- 取得資格
(専門医・認定医等) -
- 日本外科学会専門医・指導医
- 日本乳癌学会乳腺認定医・専門医
- 日本乳がん検診精度管理中央機構読影認定医
- 日本消化器外科学会認定登録医
- 乳癌検診乳房超音波認定医A判定
- 所属学会
-
- 日本外科学会
- 日本乳癌学会
- 日本消化器外科学会
- 日本臨床外科学会
- 取得資格
- 山元 奈穂 医長
- 近畿大学 平成15年卒業
-
- 取得資格
(専門医・認定医等) -
- 日本外科学会専門医
- 日本乳癌学会乳腺専門医
- 日本乳がん検診精度管理中央機構読影認定医
- 医学博士
- 所属学会
-
- 日本外科学会
- 日本乳癌学会
- 取得資格
- 橋本 一樹 医長
- 川﨑医科大学 平成24年卒業
-
- 取得資格
(専門医・認定医等) -
- 日本外科学会専門医
- 日本乳癌学会乳腺専門医
- 日本乳がん検診精度管理中央機構 検診マンモグラフィ読影認定医師
- 日本乳がん検診精度管理中央機構 乳がん検診超音波検査実施・判定医師
- 乳癌検診精度管理中央機構読影認定医(A)
- 所属学会
-
- 日本外科学会
- 日本乳癌学会
- 日本臨床外科学会
- 取得資格
- 橋本 岳史 医師
- 金沢医科大学 平成31年卒業
-
- 取得資格
(専門医・認定医) -
- 日本外科学会専門医
- 日本乳癌学会乳腺認定医・専門医
- 日本乳がん検診精度管理中央機構検診マンモグラフィ読影認定医師(AS評価)
- 日本乳がん検診精度管理中央機構乳がん検診超音波検査実施・判定医師(A評価)
- 日本乳房オンコプラスティックサージャリー学会乳房再建用エキスパンダー/インプラント実施医師
- 所属学会
-
- 日本外科学会
- 日本乳癌学会
- 日本臨床外科学会
- 日本遺伝性腫瘍学会
- 取得資格
- 宇井 更 医師
-
- 取得資格
(専門医・認定医) -
- 所属学会
-
- 取得資格
- 増田 みなみ 専攻医
- 岡山大学 令和4年卒業
-
- 取得資格
-
- 所属学会
-
- 日本外科学会
- 日本乳癌学会
- 橋本 隆 非常勤医師
- 兵庫医科大学 昭和57年卒業
-
- 取得資格
(専門医・認定医等) -
- 日本乳癌学会乳腺認定医・専門医・指導医
- 日本外科学会専門医・指導医
- 日本消化器外科学会認定医
- 日本内視鏡外科学会技術認定医(一般・消化器領域)
- 日本乳がん検診精度管理中央機構読影認定医
- 所属学会
-
- 日本乳癌学会
- 日本外科学会
- 日本臨床外科学会
- 日本消化器外科学会
- 日本内視鏡外科学会
- 日本腹部救急医学会
- 日本胃癌学会
- 取得資格
- 一ノ瀬 庸 非常勤医師
- 自治医科大学 昭和55年卒業
京都大学大学院 平成7年卒業 -
- 取得資格
(専門医・認定医等) -
- 日本乳癌学会乳腺認定医・専門医・指導医
- 日本外科学会認定医・専門医・指導医
- 日本乳がん検診精度管理中央機構読影認定医
- 所属学会
-
- 日本乳癌学会
- 日本外科学会
- 日本乳癌検診学会
- 乳腺甲状腺超音波医学会
- 日本人間ドック学会
- 取得資格
- 小西 豊 非常勤医師
- 神戸大学 昭和48年卒業
-
- 取得資格
(専門医・認定医等) -
- 日本乳癌学会乳腺認定医・専門医・指導医
- 日本外科学会専門医
- 所属学会
-
- 日本乳癌学会
- 日本外科学会
- 日本臨床外科学会
- 取得資格
- 出合 輝行 非常勤医師
- 神戸大学 平成3年卒業
神戸大学大学院 平成11年卒業 -
- 取得資格
(専門医・認定医等) -
- 日本乳癌学会乳腺認定医
- 日本外科学会専門医
- 日本消化器病学会専門医
- 日本消化器外科学会認定医
- 日本乳がん検診精度管理中央機構読影認定医
- 日本乳腺甲状腺超音波診断会議乳房超音波認定医
- ジオン認定医
- 所属学会
-
- 日本乳癌学会
- 日本外科学会
- 日本消化器病学会
- 日本消化器外科学会
- 日本内視鏡外科学会
- 日本大腸肛門病学会
- 日本臨床外科学会
- 取得資格
学会認定施設
- 日本乳癌学会認定施設
- 日本外科学会指定施設
- 日本臨床腫瘍学会認定研修施設
- オンコプラスティックサージャリー学会乳房再建用エキスパンダー実施施設、インプラント実施施設
研究活動業績・診療実績
研究活動業績
- 2024年度 研究活動業績
- 2023年度 研究活動業績
- 2022年度 研究活動業績
- 2021年度 研究活動業績
- 2020年度 研究活動業績
- 2019年度 研究活動業績
- 2018年度 研究活動業績
- 2017年度 研究活動業績
- 2016年度 研究活動業績
- 2015年度 研究活動業績
- 2014年度 研究活動業績
- 2013年度 研究活動業績
- 2012年度 研究活動業績
診療実績
乳腺科の症例実績については、下記のPDFファイルをご覧ください。
乳がん看護相談・ご出産を希望される方へ
乳がん看護相談
乳がん患者さんに向けて参考になる情報を発信しております。ぜひご確認ください。
乳がん看護WEB相談室 第1回
がん治療と妊娠 地域医療連携

ご出産を希望される方へ
乳がん治療の治療開始前、治療中、開始後 いずれの場合でも将来ご自身の子供を授かるための治療や妊娠出産を希望される方へのお問い合わせ窓口