消化器外科 / 膵がんについて
膵がんについて
膵がんは主に膵臓内の膵管から発生するがんで、早期からリンパ節や他の臓器への転移を認めることから、予後不良の疾患として知られていますが、近年の手術手技の向上や新しい抗がん剤の登場によって治療成績が向上してきています。治療の中心は外科治療であり、切除可能と判断した場合、患者さんに十分な説明をした上で、積極的に手術を行っております。当院では、治療ガイドラインに則り、可能であれば手術前に抗がん剤治療を2か月程度行った後に、手術を行う方針としています。また、術後にも原則として抗がん剤治療が必要になります。
膵がん以外にも膵臓に発生する腫瘍として、膵管内乳頭粘液性腫瘍(IPMN)や膵神経内分泌腫瘍(P-NET)などがあり、こちらに対しても同様に手術を行っています。
膵臓の手術について
腫瘍が発生する箇所により手術の内容は大きく2つに分かれます。
膵頭十二指腸切除術(PD)
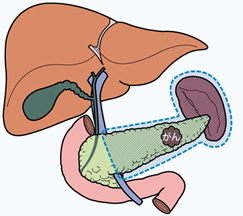
膵頭部に発生した腫瘍に対して行う手術で、膵頭部と十二指腸、胃の一部、肝臓外の胆管、胆嚢を一塊にして摘出します。当院では胃をほとんど残す亜全胃温存膵頭十二指腸切除術(SSPPD)を行っています。膵臓のすぐ裏を走行する門脈(腸管から肝臓に向かう大きな血管)にがんの浸潤が認められた場合は、合併切除を行います。摘出後に小腸を用いて膵臓、胆管、胃にそれぞれつなぎ、新しく食物や消化液の通り道をつくり直します(再建)。
膵頭部がんの他に十二指腸乳頭部がんや遠位胆管がんもこの手術の適応になります。手術時間が長くなることや安全性の面から、現在は全例開腹で手術を行っています。この手術を当院では年間10~15例ほど行っております。
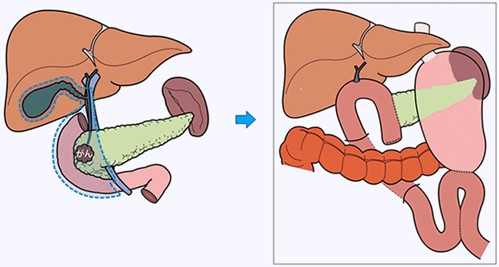
膵体尾部切除術(DP)
膵体部から尾部にかけて発生した腫瘍に対して行う手術です。膵臓のすぐ裏側に脾臓を栄養する血管が走行しており、腫瘍と近接していることから、がんの手術では、一般的に脾臓も同時に切除します。良性の腫瘍に対しては脾臓を温存することも可能です。
膵頭十二指腸切除術と違い、再建は必要ありません。がんの拡がりによっては周囲にある胃や結腸、左副腎などを合併切除することがあります。当院では、ほぼ全例腹腔鏡下で手術を行っており、患者さんの負担軽減に努めています。